¿Cómo se origina la esclerodermia?
La esclerodermia es una enfermedad rara que afecta mayormente a mujeres y cuya frecuencia es de unos 3 casos cada 100.000 habitantes al año. La palabra esclerodermia significa piel dura y esto es porque provoca un crecimiento anormal en el tejido conectivo.
¿Qué es la esclerodermia?
La esclerosis sistémica o esclerodermia es una enfermedad autoinmune cuya causa es desconocida, pero se caracteriza principalmente por “fibrosis en la piel y en los órganos internos” (Carreira, Martín-López y Álvarez, 2017). De forma más concreta, esta supone cambios vasculares e inflamatorios de la piel, pero también del pulmón, el corazón y el tracto gastrointestinal (Garza-Rodríguez, Villareal-Alarcón y Ocampo-Candiani, 2013).
El American College of Rheumatology (2021) indica que el efecto principal de la esclerodermia es el endurecimiento y engrosamiento de la piel, así como inflamaciones de diferentes partes del cuerpo que pueden provocar problemas en los riñones, el aparato digestivo y otras áreas. Esto es causado por un crecimiento anormal del tejido conectivo, que es el “material que se encuentra dentro del cuerpo y le da forma a los tejidos” (Biblioteca Nacional de Medicina, 2019), además de mantenerlos fuertes.
Entre sus síntomas principales, a parte, de los mencionados, se encuentran (Biblioteca Nacional de Medicina, 2019):
- Piel tirante y gruesa en los dedos.
- Presencia de unas manchas rojas en cara y manos.
- “Estrechamiento de los vasos sanguíneos” de los pies o las manos.
- La “inflamación del esófago”.
- “Depósitos de calcio en los tejidos conectivos”.
Esta enfermedad afecta principalmente a mujeres entre 40 y 50 años, “aumentando su incidencia con la edad”. Su forma de presentación es muy diversa y depende, sobre todo, de la zona afectada Graña, et al. (2018).
Bossini-Castillo, et al. (2010) indican que la interacción entre ciertos factores ambientales y determinados factores genéticos, podría dar lugar a que se desarrolle la enfermedad. Sin embargo, no se ha definido ninguno de estos factores ambientales “de forma contundente como el agente causal responsable” del desarrollo de la esclerodermia.
En cambio, los factores genéticos sí parecen jugar un papel clave en su avance. Tanto que, el riesgo de sufrir la enfermedad es “15 veces mayor en hermanos de pacientes y 13 veces mayor en familiares de primer grado de pacientes” con esclerodermia (Bossini-Castillo, et al., 2010).
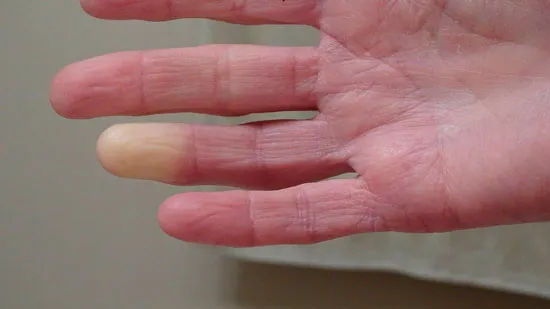
Tipos de esclerodermia
El identificar los tipos que existen de esta enfermedad rara, depende de la extensión de la fibrosis cutánea. Esta se puede catalogar como localizada o sistémica (Garza-Rodríguez, Villareal-Alarcón y Ocampo-Candiani, 2013):
- Esclerodermia localizada. Se da cuento solo se ve afectado un fragmento de la piel y, por lo general, es unilateral.
- Esclerodermia sistémica. Esta se divide en otros dos tipos: limitada y difusa.
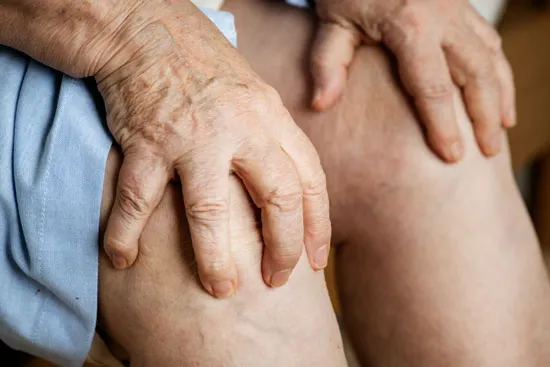
Tratamiento de la esclerosis sistémica
Aunque hay tratamientos que han demostrado ser eficaces para tratar ciertos aspectos de la enfermedad, no hay medicamento que la haya detenido por completo, o que haya revertido totalmente el engrosamiento o endurecimiento de la piel.
Por este motivo, los médicos se centran en tratar de mitigar los síntomas individuales: si padece acidez de estómago, se trata con antiácidos; si tiene dolor muscular o debilidad, se trata con antiinflamatorios… Asimismo, “la fisioterapia y la terapia ocupacional pueden ser útiles para mantener la flexibilidad” en la piel y las articulaciones (American College of Rheumatology, 2021).
De igual manera, los tratamientos tienen que adaptarse a la extensión y a la gravedad de la enfermedad, que se determina, principalmente, por la limitación de la movilidad y el riesgo que haya de deformaciones. Es necesario destacar que es normal recibir tratamientos diferentes a lo largo de la vida ya que, “tiene tendencia a progresas y recurrir, en especial, cuando su inicio tiene lugar durante la infancia” (Marsol, 2013).
Fuentes:
American College of Rheumatology (2021). Esclerodermia. Obtenido en https://www.rheumatology.org/I-Am-A/Patient-Caregiver/Enfermedades-y-Condiciones/Esclerodermia.
Biblioteca Nacional de Medicina (2019). Esclerodermia. Obtenido en https://medlineplus.gov/spanish/scleroderma.html#:~:text=Esclerodermia%20significa%20piel%20dura.,endurezca%20y%20se%20ponga%20grueso.
Bossini-Castillo, L., et al (2010). Genética de la esclerodermia. Reumatología clínica, 6, 12-15. Obtenido en https://www.sciencedirect.com/science/article/pii/S1699258X1000135X.
Carreira, P. E., Martín-López, M., y Álvarez, J. P. (2017). Esclerodermia. Medicine-Programa de Formación Médica Continuada Acreditado, 12(25), 1448-1457. Obtenido en https://www.sciencedirect.com/science/article/pii/S0304541217300033.
Garza-Rodríguez, V., Villarreal-Alarcón, M. Á., y Ocampo-Candiani, J. (2013). Etiopatogenia y tratamiento de la esclerodermia. Conceptos actuales. Revista Médica del Instituto Mexicano del Seguro Social, 51(1), 50-57. Obtenido en https://www.redalyc.org/pdf/4577/457745487007.pdf.
Graña, D., et al. (2018). Esclerosis sistémica: forma de presentación y manejo terapéutico. Experiencia de un grupo de trabajo en Enfermedades Autoinmunes Sistémicas. Obtenido en http://www.scielo.edu.uy/pdf/rumi/v3n1/2393-6797-rumi-3-01-15.pdf.
Marsol, I. B. (2013). Actualización en la clasificación y el tratamiento de la esclerodermia localizada. Actas Dermo-Sifiliográficas, 104(8), 654-666. Obtenido en https://www.sciencedirect.com/science/article/pii/S0001731012004772.
Entérate de las últimas novedades
Manuel de la Peña, M.D., Ph.D.
Director de la Cátedra del Corazón y Longevidad, Doctor “cum laude” en medicina, profesor de cardiología, escritor, académico, investigador y con experiencias de éxito en gestión.







